对新生儿黄疸的新认识
作者:现代妇产马医生 时间: 2013-03-16 21:56点击:
次向医生咨询>>
文章摘要:山西医科大学第一医院阴怀清教授在“2013中国妇产科新进展学术研讨会”所做专题报告《对新生儿黄疸的新认识》。
对新生儿黄疸的新认识
■ 新生儿黄疸概述
■ 对新生儿黄疸认识的变化
■ 新生儿高胆红素血症的危害
■ 新生儿黄疸临床治疗
新生儿黄疸概述
新生儿黄疸是由于其胆红素代谢特点而发生,多数属生理黄疸过程, 但≠正常性黄疸。
少数患儿的血胆红素增高超过其白蛋白结合能力,严重者导致中枢神经系统受损,产生胆红素脑病。
因此对新生儿黄疸应进行适时检测、并给予有效、安全的干预。
● 2004年美国儿科学会APP(≥35周新生儿高胆红素血症处理指南)
● 处理新生儿黄疸的目标:
是预防出现重度的高胆红素血症和预防胆红素脑病。
这不仅是新生儿,也是产科、围产保健医师共同努力的方向。
● 指南中并没有给重度的高胆红素血症确定一个值
● 2006年Maisels推荐高胆的定义:总胆红素值大于第95百分位的小时胆红素值。
● 总胆红素>342umoI/L(20mg/dl)为重度高胆红素血症,>428umoI/L(25mg/dl) 或>513umoI/L(30mg/dl)为极重度高胆红素血症。
因明显黄疸住院,多在生后1周内, 因而在诊疗时常先处理黄疸,后寻找病因.实际上寻找病因并不容易。
常见母婴血型不合、G-6-PD缺乏症、围生期感染、血肿和大面积淤血,母乳喂养…一半病例找不到明确病因。
国内报告其他病因有缺氧,酸中毒,白蛋白浓度低,胎膜早破/宫内宭迫,羊水粪染,高龄初产,剖宫产,母乳缺乏,肝内胆管淤积症,妊娠期高血压,母亲使用催产素,镇静剂……等。
从流行病角度观察这些是黄疸出现时同时存在的有关因素,或称为新生儿黄疸共存因素。
因果 优势比(OR)
⒈母乳性黄疸 喂养不当
遗传因素 (UGTT1A1*6错义突变、 OATP2突变(有机阴离子 转移因子)
⒉G-6-PD缺乏症 是遗传性疾病。东亚、中东、地中海、我国长江以南。
临床表现有两种:
①急性起病
② 伴发基因突变UGT1A1
⒊葡萄糖醛酸转移酶基因突变 UGT1A1G171Arg
以色列、台湾地区、新加坡已确定建立G-6-PD筛查机构
对新生儿黄疸认识的变化
生理性和病理性黄疸的界定
生理性和病理性黄疸的界定《国内儿科学》第7版
由于新生儿黄疸,不仅有个体差异,也与种族、地区、遗传、性别、喂养方式有关,很难区别在某一总胆值时为生理性黄疸或非生理黄疸。
阴怀清 山西医科大学第一医院
对新生儿黄疸的新认识
■ 新生儿黄疸概述
■ 对新生儿黄疸认识的变化
■ 新生儿高胆红素血症的危害
■ 新生儿黄疸临床治疗
新生儿黄疸概述
新生儿黄疸是由于其胆红素代谢特点而发生,多数属生理黄疸过程, 但≠正常性黄疸。
少数患儿的血胆红素增高超过其白蛋白结合能力,严重者导致中枢神经系统受损,产生胆红素脑病。
因此对新生儿黄疸应进行适时检测、并给予有效、安全的干预。
● 2004年美国儿科学会APP(≥35周新生儿高胆红素血症处理指南)
● 处理新生儿黄疸的目标:
是预防出现重度的高胆红素血症和预防胆红素脑病。
这不仅是新生儿,也是产科、围产保健医师共同努力的方向。
● 指南中并没有给重度的高胆红素血症确定一个值
● 2006年Maisels推荐高胆的定义:总胆红素值大于第95百分位的小时胆红素值。
● 总胆红素>342umoI/L(20mg/dl)为重度高胆红素血症,>428umoI/L(25mg/dl) 或>513umoI/L(30mg/dl)为极重度高胆红素血症。
因明显黄疸住院,多在生后1周内, 因而在诊疗时常先处理黄疸,后寻找病因.实际上寻找病因并不容易。
常见母婴血型不合、G-6-PD缺乏症、围生期感染、血肿和大面积淤血,母乳喂养…一半病例找不到明确病因。
国内报告其他病因有缺氧,酸中毒,白蛋白浓度低,胎膜早破/宫内宭迫,羊水粪染,高龄初产,剖宫产,母乳缺乏,肝内胆管淤积症,妊娠期高血压,母亲使用催产素,镇静剂……等。
从流行病角度观察这些是黄疸出现时同时存在的有关因素,或称为新生儿黄疸共存因素。
因果 优势比(OR)
⒈母乳性黄疸 喂养不当
遗传因素 (UGTT1A1*6错义突变、 OATP2突变(有机阴离子 转移因子)
⒉G-6-PD缺乏症 是遗传性疾病。东亚、中东、地中海、我国长江以南。
临床表现有两种:
①急性起病
② 伴发基因突变UGT1A1
⒊葡萄糖醛酸转移酶基因突变 UGT1A1G171Arg
以色列、台湾地区、新加坡已确定建立G-6-PD筛查机构
对新生儿黄疸认识的变化
生理性和病理性黄疸的界定
生理性和病理性黄疸的界定《国内儿科学》第7版
由于新生儿黄疸,不仅有个体差异,也与种族、地区、遗传、性别、喂养方式有关,很难区别在某一总胆值时为生理性黄疸或非生理黄疸。
近年来,国内外大量的资料显示,割裂患儿出生时间和健康状态,单纯沿用胆红素220.6-256umol/L作为新生儿生理性与病理性黄疸的区分标准已不适用。
我国2001年新生儿黄疸推荐干预方案中也提出新生儿TSB水平对个体的危害性受机体状态和环境多种因素的影响。
1.在某些情况下,低于现行生理性黄疸标准,也有形成胆红素脑病的可能,而超过生理性黄疸水平的健康足月儿不一定会造成病理性损害。
2.新生儿生后血脑脊液屏障的发育和胆红素水平是一个动态发育的过程,胎龄及日龄越小,出生体重越低,血清胆红素超过一定限度对脑损害的危险性 越大。
不能用一个固定的界值作为生理性和病理性黄疸的分界点,及新生儿黄疸的干预标准。
140例高胆红素血症足月新生儿的2年的随访研究
140例高胆红素血症足月新生儿住院时基本情况
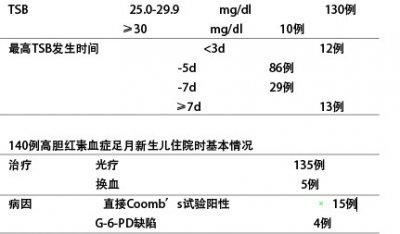
结果
无1例发生胆红素脑病
↓
其中132例进行2年的随访
↓
15例直接Coomb’s试验阳性患儿认知能力评分较低其余神经系统及行为异常发生率与对照组无明显差异
Newman TB,et.al .Outcomes of among newboms with total serum bilirubin level of 25 mg per deciliteror more {J }N Eng J Med,2006,354(18):1889-1900
病理证实93例核黄胆新生儿的胎龄与胆红素水平的情况
胎龄(W) 例数 平均胆红素水平(mg/dl)
25-28 55 8.4
29-32 32 9.4
33-36 4 12.4
37-40 2 13.9
对新生儿黄疸认识的变化
● 1994年美国儿科学会发表黄疸诊治指南,认为存在过度诊断与过度治疗。
≥17mg/dl: 考虑光疗 ≥ 20mg/dl: 光疗
≥ 25mg/dl: 强光疗/换血 ≥ 30mg/dl: 换血
● 九十年代后期再度出现核黄疸
● 我国在2001年制订新生儿黄疸干预推荐方案。
● 2004年美国儿科学会在循证医学基础上发表新诊疗指南.
● 2004美国儿科学会指南推荐两项预防重度胆红素血症
● 1、采用胆红素-小时百分位值
● 2、用临床危险因素评估
● 胆红素-小时百分位值
● 目标预防重症高胆红素血症与胆红素脑病
● 将小时百分位+高危因素+干预标准三者统一
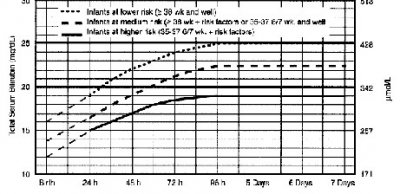
新生儿胆红素-小时百分位值列线图
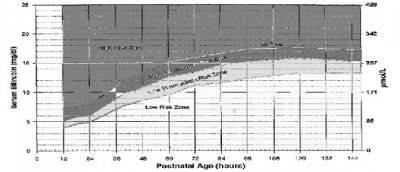
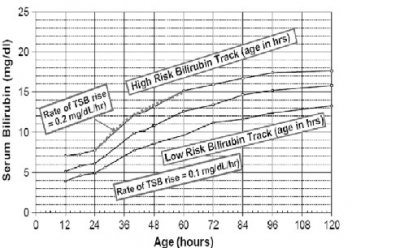
新生儿胆红素小时-百分位值列线图
列线图分为高危区,中间区 与 低危区
● 高危区: 39.5% 4-6小时后复查总胆红素值。
● 中间区: 高危中间区 12.9% 6-12 小时后复查总胆红素值。
低危中间区 2.3% 48小时内复查胆红素。
● 低危区: 0 3天后复查 停止光疗的指征。
J Perinatol,2009;29:s4-s7
目的:把新生儿总胆红素值控制在第40 百分位值。
40-75百分位需要短期随访。
>95百分位,4-6小时血需要复查总胆红素值。
● 2008欧美联合委员会及以色列儿科学会都已使用小时百分位胆红素值来评估新生儿黄疸。
● 胆红素小时-百分位值列线图处于高危区是急性胆红素脑病的高危因素,是新生儿黄疸干预指标。
● 中国国情胆红素小时-百分位值列线图
早产儿黄疸诊疗特点
早产儿胆红素代谢特点:持续时间长, 峰值高
1. 红细胞寿命40天,足月儿70天, 成人120天
2. 易于出现喂养困难,胆红素肝肠循环量增加
3. 白蛋白浓度低
4. 肝脏配体蛋白(Y, Z蛋白),葡萄糖醛酸转移酶,毛细胆管排泄胆红素等的发育慢.1-2周后才能将胆红素廓清
5. 感染机率增多
● 早产儿有高危因素(缺氧、低体温、低血糖、低蛋白血症)低于生理值也需积极干预。胎龄越小越需干预。
● 出生24小时内即出现黄疸者,应找原因,积极干预
● 对有黄疸的危险因素的患儿要特别关注。
● 尚无标准的不同体重的小时百分位胆红素值列线图
● 国内外都还没有这样一个标准
● 无法建立一个预防重度高胆红素血症与核黄疸的客观指标
评估形成高胆红素血症的高危因素
新生儿处于某些病理情况下,如新生儿溶血、窒息、缺氧、酸中毒(尤其高碳酸血症)、败血症、高热、低体温、低蛋白血症、低血糖等易形成胆红素脑病如有上述因素应尽早干预。
应该意识到早产儿,易发生严重高胆红素血症。
用临床危险因素评估
发生高胆红素血症的主要危险因素
1. 出院前TSB或TcB处于高危区
2. 24h内出现黄疸
3. 血型不合Comb’s实验 +,或G-6-P其他溶血病 呼气末一氧化碳浓度增高
4. 胎龄35-36周
5. 以前同胞曾接受过光疗
6. 头皮血肿或明显产伤
7. 单纯母乳喂养,特别是喂养不当或体重下降过多
8.东亚人种
发生高胆红素血症的次要危险因素
1.出院前TSB或TcB处于高中危区
2.胎龄37-38周
3.出院前有黄疸
4.以前同胞出现过黄疸
5.糖尿病母亲巨大儿
6.母亲年龄超过35岁
7.男性
发生高胆红素血症的低危因素
1.出院前TSB或TcB处于低危区
2.单纯人工喂养
3.出院时间大于72小时
4.黑色人种
预防重症高胆红素血症
AAP指南中对临床医师提出了以下建议:
1. 促进和支持成功的母乳喂养;
2. 建立评估新生儿高胆红素血症的流程;
3. 生后24 h内测量新生儿血清总胆(TSB)或经皮(TcB);
4. 应该认识到目测黄疸程度易出现误差
5. 动态观察生后不同时间胆红素水平
6. 应该意识到早产儿,易发生严重高胆红素血症
7. 在出院前,应对发生严重高胆红素血症的危险因素进行评估
8. 应对新生儿父母进行新生儿黄疸知识宣教
9. 依据出院时间和风险评估对患儿合适的随访
10. 对有指征患儿,应立即行光疗或换血治疗
高胆的干预原则
● 出院随访
● 出院随访
● 24h内出院,在生后72h随访。
● 24-48h出院,在生后96h随访。
● 48-72h出院,在生后120h随访。
高胆的早期干预
新生儿黄疸实验室检查
● 测量TSB和(或)TcB
● 测定母子血型, Coomb‘s试验、血常规、直接和间接胆红素、有条件检查网织红细胞计数、G-6PD,等相关检查
● 动态检测TSB水平及复查
不同出生时龄的足月新生儿
黄疸干预推荐标准 (新生儿黄疸干预推荐方案2001)
血清总胆红素水平(umol/L)(mg/dl)
时龄(h) 考虑 光疗 光疗失败 换血加
光疗 换血 光疗
-24 ≥103 ≥154 ≥205 ≥257
≥6 ≥9 ≥12 ≥15
-48 ≥154 ≥205 ≥291 ≥342
≥9 ≥12 ≥17 ≥2015
-72 ≥205 ≥257 ≥342 ≥428
≥12 ≥15 ≥20 ≥25
﹥72 ≥257 ≥291 ≥376 ≥428
≥15 ≥17 ≥22 ≥25
不同胎龄/出生体重早产儿黄疸干预标准 (总胆红素界值 umol/L) (新生儿黄疸干预推荐方案2001)

Prevention and therapy for hyperbilirubinemia
AAP胎龄35周及以上新生儿换血于预指南
新生儿高胆红素血症的危害
一、胆红素脑病
二、听力损伤
胆红素脑病与核黄疸概念的区别
● 以往核黄疸和胆红素脑病之间存在互相混用
● (AAP)指南中对胆红素脑病与核黄疸的概念作了相应的界定
● 指南中指出胆红素脑病是由于胆红素对基底核及各种脑干神经核的毒性所致的中枢神经系统的临床表现。主要指在生后1周内胆红素神经毒性的急性表现。
● 核黄疸则特指胆红素毒性所致慢性和永久性损害。
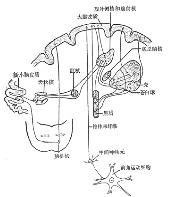
基底神经节的运动调节功能( Basal ganglion )
1. 结构
包括尾核、壳核、苍白球、丘脑底核、黑质和红核。
归于基底神经节的范畴。
与随意运动的产生和稳定、肌紧张的调节、
本体感受传入冲动信息的处理都有关系。
胆红素脑病分期
2005年美国新生儿学中maisels的胆红素脑病的分期
1. 急性胆红素脑病的分期:
● 初期(initial phase)主要表现:
(1)轻度迟钝; (2)轻度肌张力低下,运动减少; (3)吸吮不好,哭声稍高尖。
● 中期(intermediatephase)主要表现:
(1)中度迟钝-激惹,肌张力变化不一、常增高;(2)有些出现颈后仰一角弓反张; (3)吃奶极少,哭声高尖。
● 极期(advanced phase)主要表现:
(1)极度迟钝至昏迷; (2)张力常增高,有些有颈后仰,角弓反张; (3)不进食,哭声高尖。
核黄疸
慢性核黄疸后胆红素脑病(chronic postkernicteric bilirubin encephalopathy):
(1)锥体外系运动异常:特别是手足徐动症;
(2)注视异常:斜视及凝视性瘫、特别是不能向上视;
(3)听力障碍:特别是神经感觉性听力丧失;
(4)智力障碍:仅少数为智力缺陷。
(2005年美国新生儿学中Maisels的胆红素脑病分期 )
(核黄疸)慢性胆红素脑病
病情分为轻、中、重度。
● 轻度能自理生活。
● 中度表现为张力失常及手足徐动症。
● 重症需坐轮椅,说话很困难,重度肌痉挛伴肌肉疼痛。
● 神经病变及听觉丧失可轻重不一。
胆红素脑病
● MRI
T1WI苍白球对称性高信号是严重高胆红素血症导致脑损伤的重要标志,是新生儿急性胆红素脑病ABE的重要表现特征。
婴幼儿期的苍白球的T2WI对称性高信号是慢性胆红素脑病的重要特征。
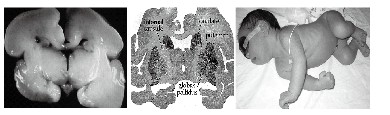
Globus pallidus
Subthalmal nuclei
Hippocampus H2-3 regions
Brain stem nuclei
Cerebellar nuclei,etc.
隐匿型胆红素神经系统功能紊乱(subtle bilirubin-induced neurological dysfunction,BIND):
● 已知非重度高胆红素血症也可造成隐匿型胆红素神经系统功能紊乱它包括神经病学的、认知的、学习方面的、甚至运动方面异常,单独存在的听觉丧失及听觉功能障碍,例如听神经病变。
听神经病变
听神经病变定义:
● 为BAEP缺如或异常 而CMS及OAE正常。
● 耳声反射(otoacousfic emission,OAE)可检测内耳的机械结构。
● 用耳蜗微音效应(cochlear microphonic response,CMS)可检测脑干内耳外侧毛细胞。
急性胆红素脑病后的病程随访
任何总胆值>25 mg/dl、所有换血者、任何脑干诱发电位反应异常(即使为暂时异常)及表现为中度急性胆红素脑病者均需在婴儿期与儿童期随访直至学龄期。
● 3个月随访起 (1)肌张力,神经发育(特别注意锥体外系功能及发展过程) (2)BAEP、CMS及OAE,(3)磁共振。
听力损伤
● 脑干神经核如听神经(耳蜗神经核,四叠体下丘,上橄榄复合体)、动眼神经核、前庭神经核特别容易受到损害。
● 脑干听神经核损害伴发耳聋、听力丧失及听神经病变。
● 脑干听觉诱发电位(BAEP)的波峰潜伏期(PL)和波峰间潜伏期(IPL)是早期监测高胆红素血症听力和脑损伤的无创性指标。
● 胆红素对听力早期损伤可能为可逆性的,对TBIL>342 mol/L的新生儿高胆红素血症患儿,有条件者应早期进行BAEP检查。
B/A比值在黄疸干预中的作用
● AAP 指南中 推荐胆红素/血清清蛋白比值
● 对于胎龄≥38周新生儿,B/A>8.0(mg/dL:g/dL),要考虑换血。
● 35~37周健康新生儿或38周有高危因素或G-6PD等溶血性疾病的患儿,B/A>7.2(mg/dL:g/dL),要考虑换血。
● 35~37周有高危因素或G一6PD等溶血性疾病的患儿,B/A>6.8(mg/dL:g/dL ),要考虑换血。
● 我国2001年推荐方案中尚未将B/A纳入评估指标,适合我国人群特点的B/A干预指标,有待进一步研究完善。
治疗
目的:降低胆红素,防止胆红素脑 病,纠正贫血
● 治疗进展
● 药物治疗
● 光照疗法(光疗)
● 换血疗法
● 其他治疗
(一)药物疗法
酶诱导剂与中药茵栀黄
● 酶诱导剂:鲁米那
● 中药茵栀黄
● 有实验表明茵栀黄具有酶诱导作用,可使葡萄糖醛酸转移酶活性增高,同时通过雄烷受体肝细胞廓清胆红素的能力增强。
2、免疫球蛋白 (IVIG)
2003年用荟萃法分析了已发表文章,用IVIG治疗新生儿溶血病,结论可以减少换血的次数,缩短住院天数,缩短需要光疗的天数,但输红细胞例数增加。
(二)光照疗法(光疗)
1. 光疗指征
2. 光源:蓝绿光(主峰波长为400~500nm),也可选择蓝光.白光(波长550~600nm)或绿光(波长510~530nm)。
一般光疗时: 其光的辐照度为10uW(c㎡.nM)
强光疗的标准: 强光疗光谱辐照度为30uW(c ㎡.nM)
(三)换血疗法
目的:
1. 换出部分血中游离抗体及致敏红细胞
2. 换出大量的血清胆红素,防止胆红素脑病。
3. 纠正贫血
血源的选择
1. Rh血型不合时,采用Rh血型与母同型,ABO血型与新生儿同型或O型血。
在Rh(抗D)溶血病无Rh阴性血时,也可用无抗D(IgG)的Rh阳性血。
2. ABO血型不合时,好采用AB型血浆和O 型红细胞换血,也可选用0型或与子同型血液换血。
3. 不明原因的高胆红素血症
⑴ 同型血
⑵ O型血
换血量:患儿血量的2倍150- 180ml/kg (400-600ml)
换血途径: 推荐外周动静脉换血术
换血后处理:
● 防止低血糖、低体温、纠正酸中毒、缺氧、贫血、水肿和心力衰竭。
● 疾病的治疗
相关文章
- 山西现代妇产医院20周年华2024-05-16
- 点滴奉献汇大爱,无偿献血2020-07-08
- 我院党委为桥东南内环社区2024-05-16
- 这才是母亲节的正确打开方2020-05-04
- 瞧瞧这年味!翰墨飘香送祝2020-01-19
- 【党建快讯】2020山西现代妇2020-01-03
- 官宣 |现代妇产“2020,让梦2020-01-02
- 【喜讯】山西现代妇产医院2019-12-25
- 山西现代妇产医院党委组织2019-12-17
- 深情不及久伴 厚爱无需多言2019-11-06
- 山西现代妇产医院党委召开2019-11-01
- 医心向党,向祖国致敬!山2019-11-01
温馨提示
山西明明生殖妇产专科医院提醒您,如果遇到健康方面的问题,可以通过以下方式和我院取得联系,山西明明生殖妇产专科医院始终秉持“以人为本”的原则,倾心倾力为你的健康保驾护航。
医院地址:山西省太原市南内环街25号 咨询热线:0351—4299 088 网址:www.sxmw.com.cn- 山西现代妇产医院20周年华2024-05-16
- 百名孕妇创吉尼斯纪录,2024-05-16
- 冯玉琴 主治医师2021-03-16
- 山西现代女子医院升级更2019-11-01
- 八年努力,书写“女子”2019-11-01
- 八载风雨喜庆更名 杏林奇2019-11-01
- 山西现代妇产医院历程2019-11-01
- 山西现代妇产医院十周年2019-11-01
- “一路爱相随”十周年华2019-11-01
患者关注排行榜
















 晋公网安备 14010602060152号
晋公网安备 14010602060152号